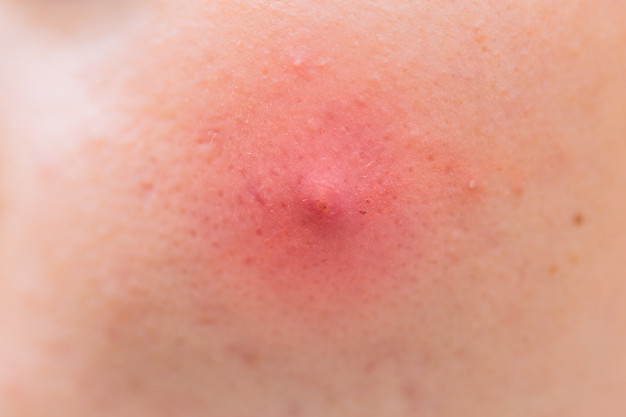
Абсцес в перекладі з латинського означає “гнійник”. У медицині під цим терміном розуміють обмежене скупчення гнійного ексудату в тканинах і органах. Гнійне запалення може виникнути в будь-якому місці. Абсцес м’яких тканин – це простір, заповнене гнійним ексудатом і розташоване під шкірою в жировій клітковині або м’язах. Захворювання характеризується набряком, почервонінням і хворобливістю шкіри.
Поняття абсцесу
Абсцес, або нарив – гнійно-запальне захворювання, що характеризується біологічної деструкцією тканини і утворенням в ній гнійної порожнини. Гнійно-запальне захворювання може виникати як самостійне або бути ускладненням будь-яких патологій.
Нарив може виникнути у м’язах, підшкірній клітковини, кістках, органах або між ними. В залежності від локалізації виділяють паратонзіллярний, заглотковий, апендикулярний, абсцес м’яких тканин тощо Частіше інфекція є екзогенною (збудник проникає ззовні), але бувають випадки ендогенної інфекції. Збудник може потрапити як з навколишніх, так і віддалених органів.
Абсцес м’яких тканин
Захворювання є досить поширеним. За деякими даними, щорічно з подібною проблемою звертаються за медичною допомогою близько 14 мільйонів пацієнтів.
Основна відмінність абсцесу м’яких тканин (фото представлено нижче) – наявність капсули (піогенною мембрани). Такі капсули притаманні будь-якої локалізації гнійників навіть для тих, які з’являються у внутрішніх органах. Пиогенная мембрана наривів м’яких тканин виконує дуже важливу роль – перешкоджає поширенню гнійно-запального процесу на сусідні анатомічні структури. Проте надмірна кількість ексудату може призвести до витончення капсули з подальшим розривом і виходом гнійного вмісту в навколишні простори.
Ще одним плюсом гнійників м’яких тканин є їх локалізація. Нариви знаходяться на поверхні, що сприяє найбільш точному діагностуванню з призначенням адекватної терапії.
По МКБ-10 абсцес м’яких тканин має код L02. Туди також включені фурункули і фурункульози. Міжнародні стандарти відносять захворювання до інфекцій м’яких тканин і шкіри.