У медичній практиці зустрічаються ситуації, коли серце у індивіда б’ється досить часто, і причина такого явища криється не в стресовій ситуації, а це постійний тип фібриляції передсердь. В історії хвороби ця патологія позначається кодом I 48, згідно МКБ десятого перегляду. Ця аномалія вважається небезпечною для життя, так як приблизно в тридцяти відсотках випадків призводить до збою мозкового кровообігу, тобто інсульту. При цьому з кожним роком таких хворих реєструється все більше. Пов’язано це зі збільшенням тривалості життя, в тому числі і літніх індивідів, які мають такий діагноз.
Тріпотіння і фібриляція передсердь: в чому різниця?
Збій серцевого ритму, при якому волокна м’язів скорочуються хаотично і з величезною частотою, що досягає до шестисот ударів в хвилину, називається фібриляцією передсердь. Зовні такий процес проявляється частим пульсом, однак його досить важко промацати. Створюється враження, що він мерехтить. Завдяки такому незвичайному порівнянні хвороба отримала другу назву – миготлива аритмія.
Більш легкої варіацією аритмії вважається тріпотіння. У цьому випадку до чотирьохсот ударів в хвилину досягає частота серцевих скорочень, але при цьому серце б’ється через рівні інтервали.
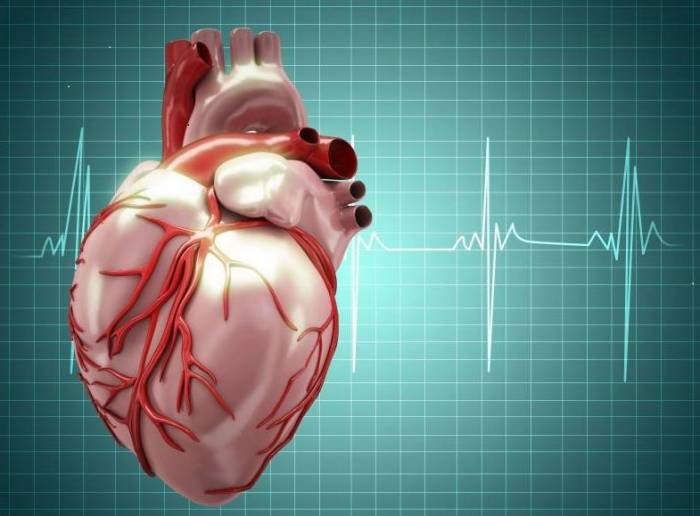
Досить часто ці два порушення ритму ототожнюють, але робити цього не можна, так як прояви і генезис цих збоїв різні, що обов’язково відображається в історіях хвороби. Фібриляція передсердь – це безладне скорочення клітин м’яза серця з неоднаковими інтервалами, а також наявністю кількох вогнищ, які знаходяться в лівому передсерді і посилають позачергові аномальні розряди. Тріпотіння здійснюється через однакові проміжки часу завдяки узгодженим скорочення м’язів, так як імпульси йдуть тільки з одного вогнища.
Класифікація фібриляції передсердь
Розглянемо систематизації, які використовують практикуючі лікарі. За формою миготлива аритмія підрозділяється на:
- Вперше виявлену – діагностована в даний момент, і подальші згадки про її виявленні відсутні. Такий тип буває безсимптомним і з вираженою симптоматикою, пароксизмальних або постійним.
- Персистируючу генералі – фібриляція триває більше тижня. Диференціювати на практиці цю та пароксизмальну форму досить складно.
- Тривало персистируючу генералі, або її ще називають стійкою, турбує пацієнта протягом року і більше. Виражена клінічна картина спостерігається тільки в період фізичних навантажень.
- На пароксизмальну форму фібриляції передсердь в історії хвороби зазначається її раптова поява і самостійне зникнення протягом двох діб. Якщо напади тривають до семи днів, то їх також відносять до цієї форми захворювання. Пацієнт відчуває періодичні збої в роботі серця, які супроводжуються слабкістю, перепадами тиску, задишкою, запамороченням і загрудинної болем. У рідкісних випадках виникає переднепритомний стан.
- Довго персистуючий недуга – постійна фібриляція передсердь. В історії хвороби відображено обопільне рішення (лікаря і пацієнта), що не буде робитися спроб, щоб відновити нормальний синусовий ритм. При згоді індивіда, тобто коли він передумав, проводяться заходи щодо контролю ритму. У цьому випадку аритмія знову стає тривалою персистуючої.
Клінічна класифікація або з причини виникнення. Згідно такої систематизації розмежовують фібриляцію передсердь із супутнім хвороб або станів, які збільшують небезпеку освіти аритмії. Розглянемо типи фибрилляций:
За ступенем тяжкості. Шкала EAPC, вона використовується для оцінки якості життя:
- 1 – симптоми хвороби відсутні.
- 2a – незначні прояви, загрози для індивіда немає.
- 2b – відчувається серцебиття і задишка, але здатність виконувати повсякденну роботу не втрачена.
- 3 – виражені ознаки аритмії: слабкість, серцебиття, задишка.
- 4 – втрачається здатність себе обслуговувати.
Поширеність. Генетичні аспекти
Як показує аналіз медичної документації, а точніше, історій хвороби, ІХС та тахісистолічна форма фібриляції передсердь зустрічається у індивідів починаючи з двадцяти років і старше, тобто приблизно в трьох відсотків дорослого населення. Пояснення такого факту наступне:
- раннє виявлення;
- виникнення супутніх хвороб, що провокують появу миготливої аритмії;
- збільшення тривалості життя.
Крім того, було виявлено, що небезпека захворіти вище у чоловіків, а ось інсультів більше схильні представниці прекрасної статі, так як вони мають багато супутніх патологій та виражену клінічну картину збою ритму серця.
Доведено, що в основі хвороби лежить мутація генів, тобто індивід, навіть за відсутності у нього супутніх серцево-судинних ризиків піддається великій небезпеці виникнення фібриляції передсердь. Медикам відомо приблизно чотирнадцять варіантів змін в генотипі, які призводять до збою ритму.
Діагностика
Перш ніж поставити діагноз “фібриляція передсердь”, в історію хвороби доктор вносить анамнез, де важливою інформацією будуть такі відомості:
- наявність аномалій щитовидної залози, ШЛУНКОВО-кишкового тракту, легенів та інші;
- чи були аналогічні збої ритму у близьких родичів;
- у жінок – прояви менопаузи;
- якщо хворий помітив сам порушення ритму, то лікаря зацікавить, скільки вони тривають.
Далі здійснюється фізикальний огляд. З його допомогою лікар проводить диференційну діагностику з тріпотінням. При прослуховуванні частота скорочень серця буде різнитися від частоти пульсу на зап’ясті. Висновок про регулярність ритму робиться за підсумками ЕКГ, яка вважається особливо інформативним способом діагностики. Вся отримана інформація також фіксується в історії хвороби. При обстеженні індивідів похилого віку обов’язково показана електрокардіограма. Такий захід дозволяє скоротити число пацієнтів, у яких згодом розвивається гостра серцева недостатність та ішемічний інсульт, а також поліпшити діагностику безсимптомною і пароксизмальної форми фібриляції. Для діагностики останньої краще всього вдатися до цілодобового холтеровскому моніторування.
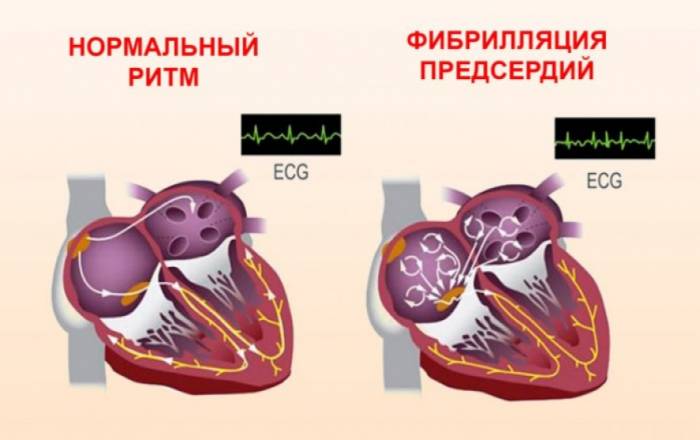
В даний час є інноваційні методики, за допомогою яких індивіди самостійно зможуть виявляти порушення. Однак по інформативності вони поступаються кардіограмі.
Лікувальні заходи
Після виставлення діагнозу “фібриляція передсердь” проводиться комплексне лікування. При цьому враховуються такі чинники, як:
- симптоми;
- цифри артеріального тиску;
- частота серцевих скорочень;
- небезпека виникнення збою мозкового кровообігу;
- ймовірність відновлення синусового ритму;
- наявність супутньої патології, що посилює протягом аритмії.
Після оцінки стану пацієнта лікарем вирішується питання про тактику її ведення.
Для профілактики інсульту показано:
- «Варфарин»;
- «Дабигатран», «Апиксабан».
Для контролю частоти биття серця дотримуються наступних стратегій:
- контроль частоти биття серця;
- відновлення природного синусового ритму.
Безумовно, вибір тактики терапії фібриляції передсердь залежить від ряду причин – це стаж патології, вираженість ознак, наявність серйозних супутніх недуг, вік та інше. У літніх пацієнтів найчастіше застосовують першу стратегію. Завдяки такому підходу прояви хвороби зменшуються, а активність хворих у повсякденному житті покращується.
Медикаментами вибору для швидкого зниження частоти серцевих скорочень є «Верапаміл», «Дилтіазем» і «Бісопролол». При поєднанні аритмії з серцевою недостатністю показані комбінації бета-блокаторів з похідними наперстянки – «Дигоксин». Для індивідів з нестабільним тиском рекомендують введення Аміодарону» внутрішньовенно.
На постійний прийом використовують:
- Бета-блокатори – «Карведилол», «Метопролол», «Небіволол». Незалежно від віку вони добре переносяться.
- «Дигоксин». Важливо правильно підібрати дозування через токсичності.
- Ліки резерву – «Аміодарон».
Таким чином, при хворобі – фібриляції передсердь – для досягнення цільового рівня (110 ударів на хвилину) частоти серцевих скорочень вибір лікарських препаратів здійснюється індивідуально. Спочатку рекомендується мінімальна доза, яка далі збільшується поступово до одержання терапевтичного ефекту.
На практиці доведено, що черезшкірна катетерна абляція результативна в лікуванні фібриляції передсердь, а особливо в зниженні симптоматики. Використання цього методу разом з новітніми антикоагулянтами та антиаритмічними засобами нового покоління значно покращують прогноз. Лікування миготливої аритмії – це:
- прийом антикоагулянтів;
- корекція серцево-судинної патології;
- полегшення симптомів.
Згідно з останніми клінічними рекомендаціями, лікування фібриляції передсердь базується на нових підходах до антиаритмічної терапії. Для урежения частоти виникнення миготливої аритмії або обмеження її проявів активно використовують різні немедикаментозні втручання.
Невідкладна кардіоверсія
По-іншому її ще називають терапією електроімпульсної – це маніпуляція, за допомогою якої вдається відновити порушений ритм серцевих скорочень шляхом впливу електричних розрядів. Джерелом електричних імпульсів є синусовий вузол, який забезпечує рівномірне скорочення міокарда, він розташований в стінці серця. Кардіоверсія підрозділяється на:
Розглянемо випадок з практики. Згідно історії хвороби, пароксизмальна форма фібриляції передсердь – це попередній діагноз, який був поставлений пацієнта 25 років. Він висував наступні скарги:
- відсутність можливості вдихнути повними грудьми;
- серцебиття;
- відчуття нестачі повітря;
- загальна слабкість;
- кружляння голови.

Молодий чоловік серйозно займався пауерліфтингом і втратив свідомість при черговому підході. Миготлива аритмія діагностована у мами і бабусі пацієнта. При об’єктивному огляді:
- блідість дерми;
- задишка в стані спокою;
- знижений тиск, верхня межа якого 90, а нижня – 60 мм. рт. ст.;
- при аускультації частота серцевих скорочень – 400 ударів в хвилину, чути перший тон голосніше норми;
- неправильний ритм на променевій артерії;
- пульс 250 ударів на хвилину.
Для обґрунтування діагнозу були призначені додаткові обстеження.
У період стаціонарного лікування проводився добовий моніторинг ЕКГ, пароксизмів фібриляції передсердь в історії хвороби не було зареєстровано, тобто вони не спостерігалися. Пацієнту зроблена фармакологічна кардіоверсія «Дофетилидом». В результаті синусовий ритм відновився. Молодій людині рекомендовано обмежити фізичну активність.
Миготлива аритмія: лікування
Розглянемо варіанти терапії на прикладі декількох реальних історій хвороби:

Купірування миготливої аритмії
У кожного хворого з фібриляцією передсердь в історіях хвороби для лікування одночасно вказані дві програми з представлених нижче:
- Для всіх індивідів – профілактика тромбоемболій. Це першорядне завдання медиків. Для цих цілей застосовують непрямі антикоагулянти – «Варфарин», «Дабігатрану этексилат», «Ривароксабан». У разі протипоказань до їх прийому використовують – «Клопідогрель», «Тикагрелол», ацетилсаліцилову кислоту. Зважаючи на те, що застосування антитромботичної терапії небезпечно появою кровотечі, їх призначення хворим вирішується індивідуально, враховуючи всі ризики.
- При персистуючій формі – купірування аритмії і профілактика рецидивів, тобто контроль ритму. При цьому типі фібриляції передсердь в історії хвороби медикаментом вибору є Аміодарон». Крім того, в клінічних рекомендаціях вказані і такі ліки, як «Пропафенон», «Аймалін», «Новокаїнамід», «Дофетилід», «Флекаїнід».
- При постійній формі – відновлення частоти скорочень серця. Для цього показані препарати з швидким ефектом – «Метопролол» або «Есмолол», які вводять внутрішньовенно, або сублінгвально «Пропранолол». При неможливості використання фармакотерапії або відсутності ефекту застосовують абляції з одночасною імплантацією електрокардіостимулятора.
- При пароксизмальної фібриляції передсердь в історії хвороби розписаний план лікування по профілактиці нових епізодів аритмії. Для цієї мети рекомендується регулярний прийом антиаритмічних засобів – «Метопролол», «Бісопролол», «Пропафенон», «Соталол», «Аміодарон». Перераховані препарати мають мінімальні побічні явища, в тому числі і небезпека ускладнення у вигляді вторинної аритмії.
Лікування ІХС
Для обґрунтування цього діагнозу доказово встановлюють її клінічну форму. Інфаркт міокарда або стенокардія – це часті і найбільш типові прояви. Інші клінічні ознаки реєструються рідко. Проаналізувавши тисячі історій хвороби, ІХС, аритмічна варіант фібриляції передсердь зустрівся в одиничних випадках. Проявляється така форма у вигляді набряку легкого, нападів серцевої астми, задишки. Її діагностика утруднена. Остаточний діагноз формується за результатами спостереження та даних селективної коронарографії або електрокардіографічного дослідження в пробах із навантаженням. Конкретна терапія залежить від клінічної форми. До загальних лікувальних заходів належить:
- Обмеження фізичної активності.
- Дієтичне харчування.
- Фармакотерапія – антиагреганти, бета-адреноблокатори, фібрати та статини, нітрати, гіполіпідемічні та антиаритмічні засоби, антикоагулянти, сечогінні, інгібітори АПФ.
- Ендоваскулярна коронароангиопластика.
- Оперативне втручання.
- Немедикаментозні способи лікування стовбуровими клітинами, гірудотерапія, ударно-хвильова і квантова терапія.
Прогноз патології несприятливий, так як лікування зупиняє або уповільнює процес, але не дає повного лікування. Захворювання носить хронічний і прогресуючий характер.
Різні підходи до лікування постійної форми фібриляції передсердь. Історія хвороби
У більшості індивідів фібриляція передсердь переходить в постійну або персистируючу генералі форму, що ускладнює перебіг основного захворювання.
У цьому випадку мета нормалізації синусового ритму в основному не варто. Однак при необтяжених стадії недуги медики іноді роблять спроби нормалізувати синусовий ритм, використовуючи фармакотерапію або кардиоверсии. В інших випадках ставиться завдання досягти не більше вісімдесяти ударів в стані спокою і сто двадцять при навантаженні. Крім того, необхідно знизити ризик виникнення тромбоемболії. Забороняється відновлювати синусовий ритм, якщо при постійній формі фібриляції передсердь в історії хвороби є інформація про наявність у індивіда:
- вад серця, що потребують хірургічного втручання;
- тиреотоксикозу;
- аневризми лівого шлуночка;
- ревматичних хвороб в активній стадії;
- хронічної серцевої недостатності третього ступеня;
- внутрішньосерцевих тромбів;
- тяжкої артеріальної гіпертонії;
- дилатаційної кардіоміопатії;
- частих нападах аритмії;
- слабкості синусового вузла і брадикардитической форми фібриляції передсердь і зниження частоти серцевих скорочень.
При постійної фібриляції ефект від використання медикаментів, які застосовуються для відновлення ритму, знаходиться в межах сорока відсотків. Якщо хвороба триває не більше двох років, то використання електроімпульсної терапії збільшує шанс на успіх на дев’яносто відсотків. Коли збій ритму триває довго і при цьому ні лікар, ні пацієнт не роблять спроб відновити його, то причина такої поведінки в тому, що є сумніви з приводу збереження синусового ритму надовго при діагностованій постійної фібриляції передсердь.
В історії хвороби, яка вважається важливим медичним документом, який відображається стан хворого, схема діагностичних і лікувальних маніпуляцій, динаміка хвороби. Історія – це не просто перерахування інформації, отриманої від пацієнта, і того, що лікар виявив при обстеженні, це узагальнений звід даних, представлений у вигляді докладного і логічно зв’язного звіту. Якість оформлення цього документа прямо залежить від рівня знань доктора. Крім того, при її оформленні слід дотримуватися спеціальних правил, дотримання яких допоможе уникнути різних помилок, в тому числі і юридичних. Наприклад, при виставленому основному діагноз “ІХС, фібриляція передсердь постійна форма”, в історії хвороби дуже детально зазначаються: скарги, анамнез хвороби і життя, дані об’єктивного і додаткового обстеження, план лікування. У разі постійного варіанти аритмії показано оперативне лікування – абляція і встановлення спеціального приладу (електрокардіостимулятора). Після хірургічного втручання прогноз для життя індивіда сприятливий.
Історія хвороби з клінічної фармакології: фібриляція передсердь
В історії детально описуються наступні анамнезы індивіда: життя, спадковий, експертно-трудової, фармакологічний, алергологічний. А також дані об’єктивного обстеження, результати інструментальних і лабораторних методів дослідження, обґрунтування диференційного та клінічного діагнозу, мета і завдання лікування. Проводиться обґрунтований вибір фармакологічних груп для лікування конкретного пацієнта. Наприклад, найважливіші напрямки в лікуванні фібриляції передсердь – це позбавлення безпосередньо від аритмії і попередження тромбоемболічних наслідків. Відомо два шляхи лікування миготливої аритмії:
- Відновлення та утримання синусового ритму – кардіоверсія (фармакологічна та електрична). При її проведенні завжди є ризик тромбоемболії.
- Контроль шлуночкового ритму при збереженні фібриляції передсердь. Стабілізація синусового ритму при персистуючій формі фібриляції передсердь. В історіях хвороби у різних пацієнтів зустрічається проведення як електричної, так і фармакологічної кардиоверсии. Крім того, збереження синусового ритму необхідно і у індивідів з пароксизмальною формою миготливої аритмії. Переважно застосовуються медикаменти для цієї мети – «Дизопірамід», «Пропафенон», «Прокаїнамід», «Аміодарон».
При виборі препарату з однієї групи виключаються медикаменти, здатні погіршити стан хворого. Описують в історії хвороби і взаємодія відібраних ліків, і негативні явища, які можуть з’явитися при проведенні фармакотерапії. Далі описується ефективність лікування.