ХАЇТ щитовидної залози – що це таке і наскільки небезпечна така патологія? Насправді це захворювання вважається досить поширеним, і йому може бути підданий практично будь-яка людина.
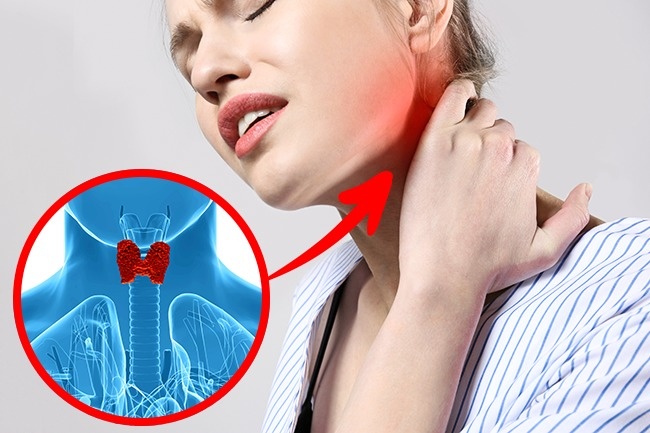
Хронічний аутоімунний тиреоїдит щитовидної залози (ХАЇТ) – це захворювання запального характеру, провокований аутоімунними змінами. Організм, реагуючи на певні процеси, починає виробляти антитіла до клітин щитоподібної залози, що поступово призводить до їх руйнування. На тлі цього стану в ендокринній системі сповільнюється вироблення тиреоїдних гормонів, в результаті чого з’являється транзиторний гіпотиреоз.
ХАЇТ щитовидної залози – що це таке
У здорової людини виробляє імунітет до патогенних бактерій і вірусів, проте із-за різних функціональних відхилень виникають аутоімунні реакції. Конкретні причини розвитку такого процесу все ще залишаються загадкою, проте медики виявили зв’язок цієї патології з генетичною схильністю. Ті, в чиєму сімейному анамнезі є ендокринні хвороби, більшою мірою схильні до ризику виникнення Хаіта щитовидної залози.
Чому з’являється?
Провокувати розвиток цієї недуги здатні такі фактори:
- інфекції вірусного і простудного характеру;
- карієс;
- хронічні форми гаймориту, отиту, тонзиліту;
- згубні навколишні умови;
- тривала терапія з використанням йоду;
- цукровий діабет;
- радиойодтерапия;
- опромінення радіацією;
- хронічні системні проблеми;
- надмірне емоційне потрясіння.